En tant qu’animatrice de bibliothèque, je suis souvent confrontée à cette question : comment savoir si ce que je lis est vrai ? Est-ce que tous vos livres sont fiables ?
Je ne vous cache pas que la réponse à cette question est assez compliquée en réalité, car personne ne peut confirmer qu’une source est fiable à 100%. J’aime parler d’un continuum, de critères de fiabilité, et surtout mettre évidence que les diverses sources auxquelles nous avons accès ont toutes des avantages et des inconvénients à avoir en tête lors de nos recherches ou réflexions. C’est assez difficile, et même frustrant, de vous transmettre tout cela oralement et de façon complète lors de vos visites sans vous perdre, il fallait que je prenne le temps de rédiger un article sur le sujet.
La montée en puissance de la création massive de contenus problématiques via les IA génératives, cette ère de la post-vérité dans laquelle nous sommes entrée, l’émergence visible d’une pensée de surface et binaire ainsi que la profusion d’informations contradictoires nous invitent à nous recentrer sur la fiabilité des sources.
Plus que jamais, il convient de choisir consciemment à qui et quoi donner du crédit, en prenant conscience des dérives possibles d’une relativisation à l’extrême.
Je ne vais pas vous mentir, j’ai utilisé une IA générative pour produire cet article par souci d’économie de temps et d’énergie. J’ai utilisé Perplexity, qui a l’avantage de citer ses sources, et de se garder d’un langage familier avec son interlocuteur·ice (cela évite de le trouver sympathique et donc fiable). J’ai recouru à l’IA en me sachant en mesure, avec mes connaissances, de retravailler le contenu derrière et ajouter d’autres éléments de recherche (je vous promets j’ai passé plusieurs heures consacrées à la réécriture). Aussi, Perplexity plus qu’une autre parce que citer ses sources relève d’une hygiène et une éthique de travail dont nous ne pouvons faire l’économie, d’autant plus si l’on se destine à la formation ou au conseil.
Rappel utile : s’informer fatigue et prend du temps, mais c’est un luxe dont nous ne pouvons pas nous passer si nous désirons obtenir des informations fiables. D’où l’importance de bien choisir ses sources !
Ce contenu est bien évidemment destiné à être amélioré avec le temps, je vous invite donc à émettre vos critiques constructives en commentaire, et ne vous privez pas de faire usage de ce texte tant que vous citez notre travail 🙂
Sur ce, let’s go parcourir les différents types de sources sur lesquelles nous pouvons nous appuyer 😉
Les sources scientifiques et médicales
La phytothérapie moderne, et même de façon plus large nos connaissances, reposent sur les méthodes et protocoles de la recherche scientifique et médicale, sur l’analyse biochimique des plantes, leurs principes actifs et de leurs effets sur la santé – qui aident à leur tour à la rédaction de recommandations à échelle institutionnelle.
Parmi ces sources, on peut distinguer plusieurs types, chacune avec des forces et faiblesses.
Publications dans les revues scientifiques à comité de lecture
Je vais m’attarder un peu beaucoup sur ce point, car c’est le plus incompris (et généralisé) par les non-scientifiques tels que moi (je rappelle que je suis littéraire de base), je vais d’abord rappeler un point qui fait sa force : le fonctionnement de la recherche scientifique est collaboratif (on dit qu’il est collégial, car on y fait appel aux “pairs” et collègues), et correctif, donc en voie d’évolution / amélioration. La méthode scientifique découle de notre fameux empirisme qui nous est cher !
La science, comme démarche intellectuelle, ne dit pas la Vérité : elle communique un état des connaissances à l’instant T, c’est une somme de savoirs +- stable qui inclut toute expérience ou découverte reproductible.
Sur les définitions du mot “Science”, car il en existe d’autres, je ne peux par ailleurs que vous conseiller ce cours d’autodéfense intellectuelle qui n’a pas pris une ride :
Contrairement à ce qu’on pourrait imaginer, une grande part de cette recherche n’est pas financée par des laboratoires, mais bien par des subventions publiques, soit… nos impôts ! Bien qu’il ne faille pas nier l’influence des logiques de marché privé et de l’appât du gain dans ce processus (voir le point “inconvénients”), n’oublions pas ces chercheurs et chercheuses mu·es par une sincère curiosité et envie de valoriser les plantes médicinales !
Autre contenu si vous désirez approfondir vos connaissances sur la recherche, cette fois dans le cadre de nos connaissances sur le changement climatique, je vous recommande cette conférence de Goulven Laruelle à laquelle j’ai assisté :
Pourquoi les scientifiques se contredisent moins souvent qu’on ne le croit (SitP Bruxelles)
Les plantes médicinales, en recherche médicale, sont étudiées de plusieurs manières (et j’en oublie, notamment les études observationnelles en diététique, mais j’ai pas envie de vous perdre, c’est déjà suffisamment long) que je détaille ci-après avec l’aide de Perplexity. Notez que les études scientifiques sont consultables via des bases de données publiques telles que PubMed ou Google Scholar, et sont souvent malheureusement payantes (je ne peux que recommander la prise de contact avec un·e des chercheur·euses, ou l’utilisation de Sci-Hub.
- Analyses pharmacologiques et toxicologiques : elles sont les premières à entrer en scène lorsque la recherche s’intéresse à une plante ; les analyses pharmacologiques visent à comprendre comment une substance agit sur l’organisme (mécanismes d’action, cibles biologiques, doses efficaces, etc.), tandis que l’analyse toxicologique évalue les risques et la sécurité d’emploi (toxicité aiguë, chronique, effets indésirables, doses toxiques, etc.). Ces analyses sont réalisées à la fois in vitro, in vivo et parfois lors des essais cliniques, pour garantir l’innocuité de la substance avant et pendant son utilisation chez l’humain.
- Études in vitro sur cellules vivantes en laboratoire : elles ont lieu sur des cellules vivantes ou des tissus isolés, mais en dehors de tout organisme. Elles permettent d’étudier précisément les mécanismes d’action d’une substance à l’échelle cellulaire ou moléculaire, sans l’influence des systèmes biologiques complexes d’un organisme entier. Ces études sont souvent utilisées pour un premier criblage ou pour comprendre comment une molécule agit sur une cible spécifique.
- Études in vivo sur animal : elles consistent à tester les effets d’une substance sur un organisme vivant, généralement un animal de laboratoire (souris, rats, etc.). Ces études permettent d’observer l’effet global de la substance sur un organisme entier, pour en évaluer à la fois l’efficacité et la toxicité, avant de passer à l’humain. Il faut dire qu’énormément de plantes médicinales ne dépassent pas ce niveau d’étude…
- Études de cas : ce sont des analyses approfondies et détaillées d’un sujet spécifique dans un contexte réel. En phytothérapie, il s’agit souvent de l’observation et de la description précise d’un ou de quelques patients ayant reçu un traitement à base de plantes, dans le but de documenter les effets observés, positifs ou négatifs
- Études cliniques : elles sont réalisées chez l’humain pour évaluer l’efficacité et la sécurité d’une substance, et leur qualité varie énormément notamment via ces différents critères (via l’utilisation de la randomisation, de l’aveugle et du placebo) :
- Études randomisées : Les participants sont répartis par tirage au sort (randomisation) dans différents groupes (traitement, placebo ou traitement de référence). Cela permet de limiter les biais et d’assurer la comparabilité des groupes. A l’inverse, dans les études non-randomisées, les groupes sont constitués sans tirage au sort, ce qui peut introduire des biais de sélection. Un exemple frappant est l’exclusion des femmes dans de nombreuses études, par confort (ces hormones qui font varier plein de paramètres, c’est pénible)…
- Études en aveugle (simple, double, triple) : l’aveugle (ou insu) désigne le fait de masquer l’identité du traitement administré. En simple aveugle, seul le participant ignore s’il reçoit le traitement ou le placebo, mais les chercheurs le savent ; en double aveugle ni le participant ni les chercheurs (ceux qui administrent le traitement et suivent les patients) ne savent qui reçoit quoi, ce qui limite les biais d’interprétation et d’observation ; en triple aveugle : en plus du patient et du médecin, les personnes qui analysent les données (statisticiens, évaluateurs) ignorent également la répartition des traitements.
- Études avec ou sans placebo : le placebo sert de témoin neutre pour distinguer l’effet spécifique du traitement étudié de l’effet psychologique ou contextuel. Parfois, pour des raisons éthiques ou une incapacité à trouver un placebo, on compare avec un traitement de référence plutôt qu’un placebo (essayez de trouver un placebo de composé hallucinogène…).
- Etudes avec ou sans groupe contrôle : la présence d’un groupe contrôle dans une étude permet de comparer les effets du traitement testé à une référence, qui peut être un placebo, un traitement standard, ou encore l’absence de traitement. Ce groupe contrôle reçoit exactement les mêmes conditions expérimentales que le groupe traité, à l’exception de l’intervention étudiée. Cela permet d’isoler l’effet propre du traitement en neutralisant l’influence des facteurs de confusion et des variations naturelles de l’état de santé (genre le rhume qui guérit en 7 jours avec traitement, et en une semaine sans traitement 😉 )
- Revues de littérature et méta-analyses : les revues de littérature synthétisent et analysent de façon critique l’ensemble des études publiées sur un sujet donné, afin de dresser un état des connaissances, d’identifier les consensus et les zones d’incertitude, tandis que les Méta-analyses présentent des analyses statistiques combinant les résultats de plusieurs études comparables pour obtenir une estimation globale de l’efficacité ou de la sécurité d’une intervention. Ces dernières offrent un niveau de preuve élevé, à condition que les études incluses soient de bonne qualité et suffisamment homogènes.
Petit tableau sympa récap’ en cadeau :
| Type d’étude | Sujet étudié | Objectif principal | Avantages | Limites principales |
| Pharmacologie/ toxicologie | Divers (cellules, animaux, humains) | Mécanismes, sécurité | Compréhension fine, sécurité | Peut manquer de pertinence clinique |
| In vitro | Cellules/tissus | Mécanismes cellulaires | Contrôle précis, rapide | Ne reflète pas la complexité d’un organisme |
| In vivo animal | Animaux vivants | Effet global, toxicité | Modèle complet, interactions | Extrapolation à l’humain limitée |
| Clinique (In vivo) | Humains | Efficacité, sécurité | Preuve forte | Coûteux, longs, questions éthiques, selon les paramètres risque de biais |
| Revue de littérature/ méta-analyse | Études publiées | Synthèse des connaissances | Niveau de preuve élevé, recul | Dépend de la qualité des études incluses |
Chacune de ces sources apporte une information complémentaire et s’inscrit dans une démarche progressive d’évaluation des plantes médicinales en phytothérapie, depuis l’exploration des mécanismes jusqu’à la preuve clinique chez l’humain, et chacune de ces étapes peut être de qualité fiable ou médiocre… Voici une illustration en pyramide de la recherche en médecine avec d’autres éléments, que vous verrez passer si vous vous intéressez au sujet, mais à dépasser si l’on souhaite avoir une distance critique avec le sujet :
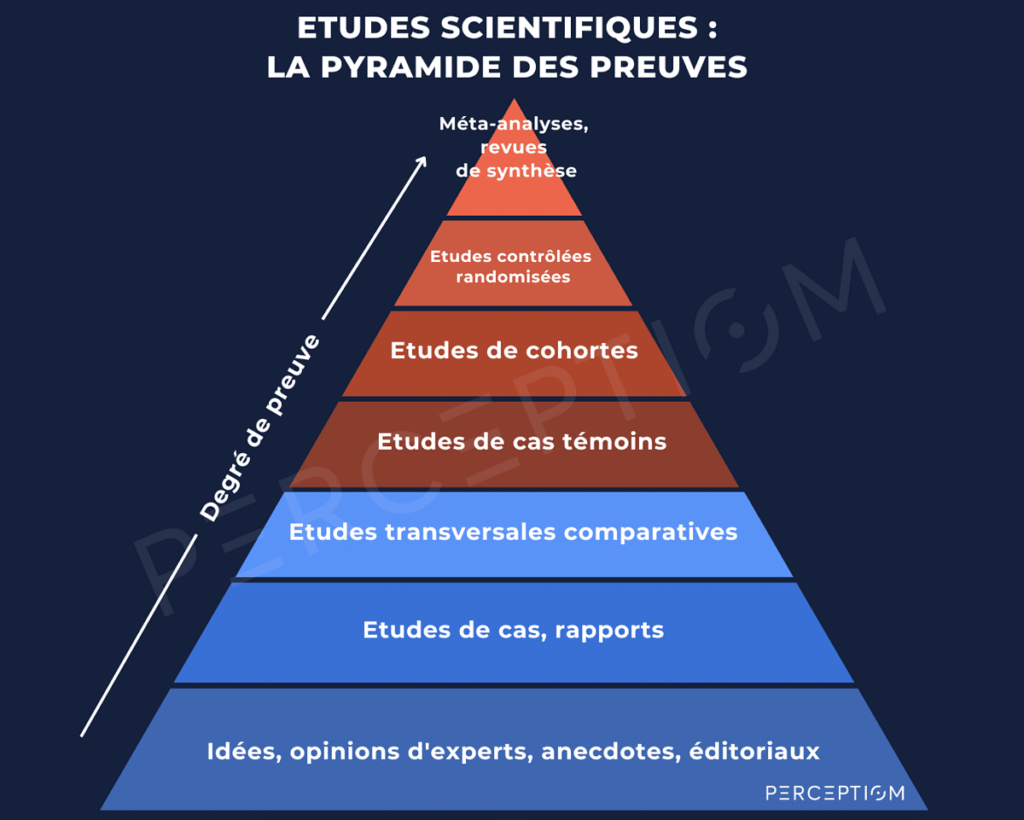
Les sources institutionnelles
On retrouve ici ici les différentes pharmacopées officielles et autres textes de loi, comme la Pharmacopée européenne de l’EMA, la Pharmacopée française, la Commission E Allemande… Mais aussi l’ESCOP. Je vous avoue que je connais moins ce chapitre !
Ces différents organismes mettent à disposition des monographies (gratuitement ou contre paiement) réalisées sur base de la recherche citée plus haut.
Notez que notre célèbre Arrêté Royal du 31 août 2021 n’est pas une pharmacopée mais une liste de plantes et champignons interdits ou autorisés dans la chaîne alimentaire : on n’y trouve pas d’explication ni de lien avec la recherche, contrairement aux pharmacopées citées plus haut. Le processus de décision quant à l’exclusion d’une plante de cette chaîne étant peu (pas) transparent, parfois en disharmonie avec nos pays voisins ou les normes européennes, cet arrêté soulève de nombreuses interrogations !
Mentionnons également les recommandations d’organismes de santé publique et d’agences réglementaires européennes.
Avantages généraux :
- Les sources scientifiques communiquent des données validées par plusieurs personnes expertes du domaine, et se veulent actualisées – on parle de processus et de construction plutôt que de Vérité Absolue et inébranlable ;
- L’encadrement réglementaire des démarches, afin d’éviter les dérives et garantir un usage raisonné et sécurisé des plantes (et remèdes). Par exemple, depuis quelques années les chercheur·euses sont obligées de déclarer leurs conflits d’intérêts, c’est bien utile bien qu’imparfait ;
- La (volonté de) transparence méthodologique : il s’agit d’inviter à reproduire les expériences, ce qui garantit une fiabilité des résultats ;
- La recherche est un processus correctif qui tend à évoluer (en bien on espère).
Inconvénients et limites générales
Tout n’est évidemment pas parfait, surtout en phytothérapie :
- L’inaccessibilité des contenus et l’exclusion des lecteur·ices : avez-vous déjà essayé de lire une étude ? C’est rédigé majoritairement en anglais, destiné à un lectorat expert, coûteux… En clair : bien qu’une partie de la recherche soit financée par nos impôts (sans qu’on puisse choisir, évidemment), nous n’avons pas accès à ce que produit la recherche, et devons nous appuyer sur d’autres qui interprètent / vulgarisent ce contenu (de façon franchement inégale, c’est une compétence que tous les scientifiques n’ont pas). Cela provoque parfois le rejet des intellectuels et des scientifiques par une grande partie du public ;
- Le réductionnisme à la molécule : quid du “totum” de la plante ? Les analyses pharmacologiques et toutes les autres études médicales centrées sur une molécule active ou un extrait standardisé ne sont pas extrapolables sur l’humain, car on ne prend pas en compte le passage de la molécule dans le corps, et surtout le reste des molécules présentes qui interagissent entre elles… Malheureusement, de nombreux ouvrages de vulgarisations, sites web ou laboratoires de compléments reprennent ce genre d’études pour tirer des conclusions “scientifiques” sur l’action de la plante / du complément qu’iels désirent vendre ;
- Tout ce processus est incroyablement long (plusieurs mois, années, et le passage au niveau institutionnel encore plus), et ne permet pas toujours une belle réactivité à des cas d’urgence ou des problématiques sociétales, nous l’avons bien constaté avec la crise du Covid-19 ;
- Les données sont parfois incomplètes ou insuffisantes pour de nombreuses plantes, jusqu’à ne pas mentionner le nom botanique des plantes étudiées (!), l’analyse des extraits utilisés (ce qui implique potentiellement le recours à des extraits de plantes de mauvaise qualité ou adultérés)… Sans compter les variations biochimiques d’une plante à l’autre – ce qui rend difficile l’étude des plantes dans leur forme utilisée en herboristerie ;
- Les biais de publication : il y a une nette préférence pour les résultats positifs, en mettant de côté l’absence de résultat… Et la renommée des chercheur•euses de fondé sur la quantité des travaux produits, ce qui peut rendre à diminuer la qualité des travaux. De même, la recherche s’intéresse aux guérisons dans lesquelles un traitement a joué un rôle, et non aux guérisons spontanées ;
- Les problèmes méthodologiques : à cause de l’hétérogénéité des protocoles cités plus haut, mais aussi d’autres comme des échantillons au nombre insuffisant pour permettre des résultats significatifs, ou de la méconnaissance des plantes par les chercheur·euses ;
- Les biais de cadrage et d’interprétation : la recherche est soumise à une vision du monde (eurocentrée), à un contexte sociologique (patriarcat), économique et politique (démocratie vs totalitarisme ou nationalisme), et la vision biomédicale est encore dominante (bien qu’on parle de plus en plus du modèle biopsychosocial, que l’on peut comprendre comme la médecine holistique invoquée dans les courants alternatifs) ;
- Les conflits d’intérêts : ben oui, ceux-ci qui abondent AUSSI dans le domaine de la phyto, au point de parler de BIG-WELLNESS en plus de Big Pharma (sur Big Pharma, j’ai grandement apprécié cette analyse humoristique du scandale du Mediator par Sciences de comptoir : https://youtu.be/gCMaAkeS7Do?feature=shared). Même si aujourd’hui les chercheur·euses doivent déclarer leurs conflits d’intérêts, soyez prudent·es dans votre lecture sur le type d’extrait utilisé (correspondant parfois à une marque) ;
La recherche n’est-elle que médicale ? (non)
Jusqu’à présent je n’ai parlé que des sciences médicales dans ce premier volet consacré à la littérature scientifique, or il y a bien évidemment d’autres sciences qui s’intéressent de près ou de loin aux plantes médicinales, pouvant nous apporter des éclairages précieux ! Citons: l’histoire, l’archéologie, la littérature même (passion livres anciens), et surtout l’anthropologie.
Les sciences humaines et sociales produisent elles aussi des connaissances sous forme d’articles et contenus scientifiques selon le même mode collégial et correctif, et se voient soumises à leurs propres règles méthodologiques. Grâce à elles, nous bénéficions de connaissances sur les médecines autochtones et traditionnelles de nombreuses régions du monde (mais pas encore assez), leurs pharmacopées mais aussi l’histoire derrière l’émergence de ces médecines.
Nous explorerons tout cela dans un second article, qui abordera :
- Les sources populaires : tradition, ethnobotanique et transmission
- Les livres et contenus de vulgarisation
- Quelques éléments de vigilance : biais cognitifs, conflits d’intérêts et contenus web
A bientôt dans la seconde partie !
Sources de cette partie
- Perplexity(et ses sources, notamment institutionnelles, il y en a une flopée que je ne vais pas détailler ici)
- Wikipedia, en français et en anglais – je t’avais expliqué comment bien utiliser cet outils ici : https://folia-officinalis.be/utiliser-wikipedia-une-bonne-idee/
- Quelques unes de références citées ici : https://folia-officinalis.be/ressources-numeriques/
- Sur l’aspect législation en Belgique, plus d’infos ici : https://folia-officinalis.be/la-reglementation-autour-des-pam-et-leurs-preparations/
- Liste des plantes autorisées en Belgique (source Moniteur Belge) : https://www.health.belgium.be/sites/default/files/uploads/fields/fpshealth_theme_file/2021_08_31_rd_plants.pdf
- Sur les différentes sciences : https://youtu.be/kdrVjnBETzQ?feature=shared
- Pourquoi les scientifiques se contredisent moins souvent qu’on ne le croit (SitP Bruxelles)
- Faire ses propres recherches (en psychologie) : https://youtu.be/6k7eGNHM1PA?feature=shared
- Le fonctionnement de la recherche, à travers une enquête : https://youtu.be/IwsCMSMjbf4?feature=shared
- Les psys ça sert à rien (l’importance du contexte social) : https://youtu.be/nUPhiymt0zM?feature=shared
- Les dérives de la phytothérapie : https://youtu.be/4Oe2Z8S7_8U?feature=shared
- Sur Big Wellness : https://www.instagram.com/p/DJhcK6JKkvs/?img_index=1
Sans oublier la transmission orale : mes échanges avec Aline Mercan, Kevin Burdin, Richard Monvoisin, Sohan Tricoire, Mathias Bonal ainsi que tous les membres du Comité Para… De tout coeur merci <3




Le fonctionnement de la recherche scientifique devrait être au programme au lycée (c’est peut-être le cas d’ailleurs mais ça ne l’était pas quand j’ai passé mon bac). Savoir vraiment comment est produite la connaissance est très important.
Je suis tout à fait d’accord 🙂 Aux côtés des sciences, aussi, une histoire des sciences et de la recherche ! Pour prendre la mesure de comment notre manière de construire nos connaissances a évolué et continue à le faire 🙂